前言
认识到胚胎移植对IVF成功率的重要性后,人们开始研究最佳的技术。不良的胚胎移植技术会损伤子宫内膜、诱发子宫收缩和将胚胎放置在种植欠佳的位置,从而降低种植率。成功的胚胎移植依赖于将胚胎无创伤地放置在有最大种植潜能的子宫中部。有证据表明,使用软导管可将子宫内膜损伤最小化(详见33章),通过预移植实现“轻松”胚胎移植(详见31章),最大限度地降低子宫收缩的技术以及超声引导(详见31章)实现了靶向的、理想的胚胎放置位置。因此,子宫的位置以及放置胚胎的位置是影响成功胚胎移植的关键因素。本章节的目的是总结子宫位置和移植管位置对胚胎移植结局影响的证据,并探讨优化以上因素的技术。
困难移植和子宫位置
尽管困难移植对种植率和妊娠率的影响存在争议,但一项纳入九个对照试验的荟萃分析发现“轻松”的胚胎移植与妊娠结局相关。而困难的移植患者的种植率(11.7%vs18.7%,OR0.64,95%C10.52~0.77)和妊娠率(22.3%vs31.6%,OR0.74,95%CI 0.64~0.87)显著地降低。困难的移植通常分为:需要宫颈或子宫操作的胚胎移植;需要加大牵引力量的胚胎移植;和(或)伴有损伤的胚胎移植。困难移植常见于宫颈狭窄或位置极其特殊的子宫,如极度前倾、后倾、前屈或后屈的子宫。宫颈钳钳夹宫颈有助于移植管通过狭窄的宫颈或极大的宫颈-宫体角度,但也会导致缩宫素和前列腺素的释放,导致子宫结合带的收缩或子宫内膜波浪状运动。Lensy等通过运用数字化经阴道超声观察20名患者进行预移植的研究,证实使用宫颈钳可增加宫颈-宫底部反方向、无规律的子宫收缩l。
Franchin 等检测了胚胎移植过程中子宫收缩的频率,发现子宫收缩<3次/分时,临床妊娠率为53%;而子宫收缩>5次/分时,可能由于子宫收缩导致胚胎排出,临床妊娠率下降至14%(P<0.001)]。除了增加子宫收缩之外,困难的移植还可导致子宫内膜损伤。子宫内膜损伤的间接表现为移植管表面血染。这与较低的妊娠率和较高的遗漏胚胎发生率相关10。困难移植中,硬质导管有利于导管植入,但其力量和坚硬度的增加可导致子宫内膜损伤。一项荟萃分析发现,与使用软质导管相比,使用硬质导管会降低妊娠率因。预移植能将困难移植降到最低,这已经在本书第31章进行了详细论述。总之,促排卵前进行预移植可评估宫颈角度和宫腔深度。Mansour等将335名患者随机分为两组:促排卵前进行预移植组和未预移植组0。其中预移植组中未出现困难移植,未预移植组中有50例(29.8%)出现了困难移植。未预移植组的种植率和妊娠率分别为13.1%和4.49%:而预移植组中为22.8%和7:2%。此研究中的低种植率受到了人们的质疑,但迄今为止尚无进一步的随机试验报道,也没有报道观察预移植时机的随机研究。
预移植一般在促排卵前或胚胎移植前进行。促排卵前的预移植便于采取必要的措施预防因宫颈狭窄或子宫极端位置造成的困难移植。对于宫颈狭窄的情况,促排卵前进行宫颈扩张,使因宫颈扩张引起的子宫内膜损伤有足够时间进行修复。放置昆布或Maleco管已经成为替代机械扩张的有效方法。通过极小的宫颈操作,常常能使极端的子宫位置变直。胚胎移植时,充盈膀胱可使极度前倾的子宫位置变直。取卵时在宫颈上缝一针,并留置长的牵引线,在使极度后倾的子宫变直方面,比宫颈钳操作的幅度小。
此外,在胚胎移植时进行预移植能避免因位于后穹窿的刺激后增大的卵巢使后屈子宫变成前屈子宫所做的不必要的准备。空预移植管进入宫颈内口水平以了解宫颈角度,同时也避免损伤子宫内膜。如果能顺利通过宫颈管,移植管就可装入胚胎进行胚胎移植。如果遇见宫颈狭窄或极大的宫颈-宫体角度,可使用硬外套管,植入至宫颈内口水平,以便引导软移植管进入宫腔,从而减少子宫内膜损伤。这种方法大大降低了胚胎在移植管中停留的时间。极少数无法实现经宫颈的胚胎移植情况下,可使用经子宫肌层的胚胎移植,妊娠率亦较高,也称为Towako方法。Towako方法是在阴道超声引导下行穿刺,移植管经针芯进入宫腔。
超声引导和移植管位置
放置胚胎时移植管不同的位置与不同的妊娠率及异位妊娠率密切相关。早期IVF的成功通过“凭临床感觉的胚胎移植”技术,将移植管顶端放在距宫底5~10mm的位置。Woolcott等发现移植管盲置法导致超过25%的移植管放在了宫底或输卵管开口处。触碰宫底可刺激子宫收缩,引起更多的子宫内膜损伤。经腹超声引导下胚胎移植方法的兴起,能精确放置移植管,并改善妊娠结局,详见第30章。最近一项纳入了17个随机对照研究的Cochrane综述发现超声引导下胚胎移植比凭临床感觉的胚胎移植提高临床妊娠率(OR1.38,95%CI1.16~1.64)]。超声引导下胚胎移植为了解影响移植成功的因素提供了依据,如放置胚胎的最佳位置。Baba等使用三维超声研究了胚胎移植的气泡和妊娠囊的位置关系,发现80%的胚胎种植在最初移植的位置[]。鉴于胚胎在移植位置的附近种植,研究人员努力寻找种植率最高的胚胎移植精确位置。
Coroleu等将180名进行超声引导下胚胎移植的患者根据移植时移植管顶端与宫底部的不同距离(10±1.5mm;15±1.5mm;或20±1.5mm)分组。与移植管顶端距宫底10mm组相比,15~20mm组的种植率显著升高(20.6%vs33.3%,P<0.05)]。鉴于患者的宫腔深度不同,Frankfurter等比较了将胚胎移植到子宫中部到下段和宫底部的差异,从而替代了固定的距宫底部的距离(详见图32.1)。
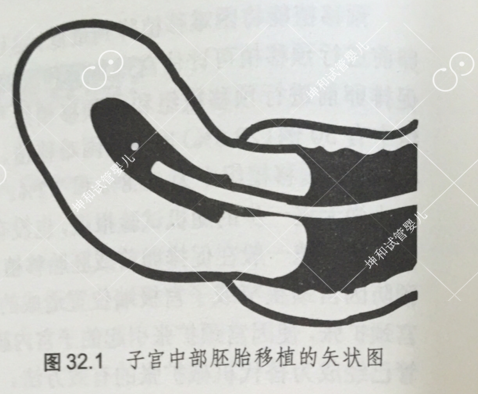
图32.1
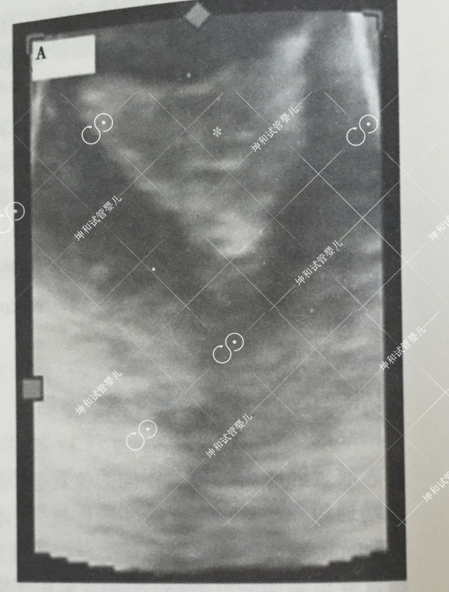
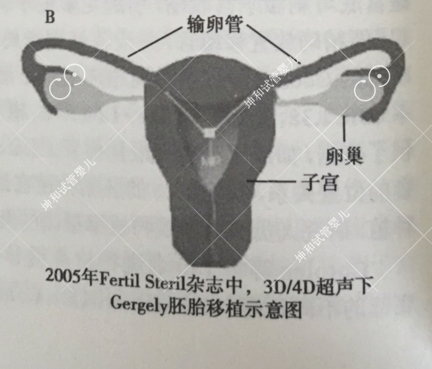
图32.2
在这项前瞻性队列研究中,将胚胎移植在子宫下段和中部比子宫底部的妊娠率升高(39.6%vs31.2%,P<0.005)12]。随着三维超声的引入,胚胎移植的最佳位置需要进一步优化。Gergely等利用三维/四维超声确定了最大胚胎种植潜能位点,该点位于沿两条输卵管方向各划一直线,其在子宫中部的交叉处(详见图32.2)1]。这项研究假设了自然妊娠种植在沿输卵管开口方向的子宫中部的后壁,该位置即为最大种植潜能位点。一项超过5000患者的队列研究使用三维/四维超声寻找最大的胚胎种植潜能位点,发现移植到此处,妊娠率能提高10%|14]。避免宫底部胚胎移植不仅提高了妊娠率,而且可减|A少异位妊娠率。移植管顶端距离宫底部<5mm可增加异位妊娠率[1]。Gergely等也发现将胚胎放置于最大种植潜能位点可将异位妊娠率从1.82%降低至0.49%(P=0.003)。
结论
总之,子宫位置和移植管位置是无损伤地将胚胎移植到子宫中部的两个重要的影响因素。随机对照研究证实预移植能最大限度地降低困难移植以及超声引导下将胚胎移植在子宫中部,能显著的提高妊娠率。超声技术的发展可进一步优化最大种植潜能位点以便将胚胎移植到自然妊娠中种植的最佳位置。

